개요 (Overview)
안허혈증후군(OIS)은 **경동맥의 심한 협착(보통 ≥90%)**에 의해 안구로의 혈류가 만성적으로 감소하여 발생하는 질환입니다. 편측 시력저하, 둔한 안통, 비대칭적 망막 소견이 특징이며, 뇌졸중/심혈관 사고의 위험 표지자입니다.
역학 (Epidemiology)
- 비교적 드묾 (연간 7.5/100만 명)
- 평균 발생 연령: 65세
- 남성에서 2배 흔함
- 경동맥 ≥90% 협착 환자의 약 5%에서 발생
- 5년 사망률 약 40% (심혈관질환이 주 사인)
원인/병태생리 (Pathophysiology)
- 경동맥 죽상경화에 의한 고도 협착 → 안동맥 관류 저하
- 만성 저관류 → 망막/맥락막/전안부 허혈
- 허혈 → VEGF 상승 → NVI, NVD, NVE
- 저안압: 방수 생산 감소 (모양체 허혈) — OIS의 특징적 소견
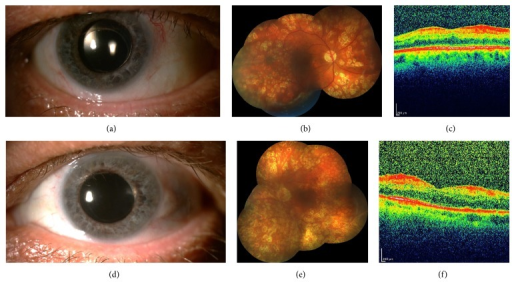
분류 및 증상/징후 (Classification & Signs)
증상
- 둔한 안통 (periorbital ache)
- 점진적 시력저하
- 밝은 빛 노출 후 시력 회복 지연 (light stress test)
- 일과성 흑암시(amaurosis fugax)
징후
| 전안부 | 후안부 |
|---|---|
| NVI (홍채신생혈관) 67% | 중간주변부 점상/반점 출혈 |
| 전방 세포 (flare) | 정맥 확장 (사행은 적음) |
| 저안압 | 미세동맥류 (소수) |
| 비대칭 백내장 | 면화반 |
| NVG (진행 시) | Cherry-red spot (드묾) |
OIS에서 NVI + 저안압의 조합이 핵심 진단 단서입니다. DR이나 CRVO에서 NVI가 동반되면 보통 안압이 상승(NVG)하지만, OIS에서는 모양체 허혈로 방수 생산이 감소하여 저안압이 나타납니다.
진단 (Diagnosis)
- FAG: AV transit time 연장(>11초, 정상 5초), 동맥 충만 지연, 맥락막 충만 지연, 후기 혈관벽 착색
- 경동맥 초음파/CTA/MRA: 경동맥 협착 정도 확인 — 진단 확정
- OCT: 황반부종 평가
- 안압: 양안 비교 (환측 저안압)
OIS의 FAG 특징 (시험 빈출)
- AV transit time 연장 (>11초)
- 동맥 충만 지연
- 맥락막 관류 지연
- 후기 혈관벽 staining (but not leakage)
- 미세동맥류 적음 (DR과 차이)
감별진단 (Differential Diagnosis)
| 질환 | OIS와의 차이 |
|---|---|
| DR | 양안 대칭, 미세동맥류 다수, 정상 안압 |
| CRVO | 편측이나 화염상 출혈 후극부 중심, 정맥 사행 현저 |
| GCA | ESR/CRP 상승, 전신 증상, 동맥염 |
치료 (Treatment)
근본 치료: 경동맥 재개통
- CEA (Carotid Endarterectomy): 증상 있는 ≥70% 협착 시 표준
- CAS (Carotid Artery Stenting): CEA 고위험 환자
안과적 치료
- NVI/NVG: Anti-VEGF + PRP
- 안압 조절: 약물/수술 (NVG 시)
- 황반부종: anti-VEGF (효과 제한적 — 원인 해결이 우선)
예후/경과 (Prognosis)
- 5년 사망률 약 40% (심혈관질환)
- CEA 후 일부에서 안과 소견 개선
- NVG 발생 시 시력 예후 불량
- 전신 혈관 위험 관리가 생존에 결정적
시험 포인트 / Board Points
- NVI + 저안압 = OIS 의심
- FAG: AV transit time 연장 — 가장 중요한 검사 소견
- 편측 DR-like 소견 → 경동맥 평가 필수
- 5년 사망률 40% — 전신 혈관 평가 필수
- 경동맥 ≥90% 협착이 일반적
Controversies / Recent Updates
- PRP 시행 시기: CEA 전 vs 후 — 논란 (관류 회복 후 PRP이 안전할 수 있음)
- Anti-VEGF의 역할: 보조적이나, 경동맥 재개통 없이는 재발
- 증상 있는 경동맥 ≥70% 협착: CEA 권고
- OIS는 경동맥 질환의 증상으로 간주
- 안과적 합병증 관리와 경동맥 재개통 병행
참고문헌 (References)
- Brown GC, Magargal LE. The ocular ischemic syndrome: clinical, fluorescein angiographic and carotid angiographic features. Int Ophthalmol. 1988;11(4):239-251.
- Mendrinos E, Machinis TG, Pournaras CJ. Ocular ischemic syndrome. Surv Ophthalmol. 2010;55(1):2-34.
- Sivalingam A, Brown GC, Magargal LE. The ocular ischemic syndrome. III. Visual prognosis and the effect of treatment. Int Ophthalmol. 1991;15(1):15-20.